Пациентский активизм и борьба с хроническими заболеваниями
16 июня 2017
Пациентский активизм и борьба с хроническими заболеваниями
- 3189
- 0
- 5
рисунок Елены Беловой
-
Автор
-
Редактор
-
Рецензенты
-
Иллюстратор
В 20 веке развитые страны распрощались с патерналистским подходом в медицине: теперь больные принимают активное участие в решении многих вопросов здравоохранения наравне с врачами, учеными и чиновниками. У пациентского движения есть множество поводов гордиться своими успехами. Однако нельзя забывать и о недостатках, которые могут возникнуть в любой организации безотносительно ее профиля. О том, как появились такие группы, чем они занимаются, и о крупнейших объединениях больных — читайте в этой статье.
Аутоиммунные заболевания
Мы продолжаем цикл по аутоиммунным заболеваниям — болезням, при которых организм начинает бороться сам с собой, вырабатывая аутоантитела и/или аутоагрессивные клоны лимфоцитов. Мы рассказываем о том, как работает иммунитет и почему иногда он начинает «стрелять по своим». Для соблюдения объективности мы пригласили стать куратором спецпроекта доктора биологических наук, чл.-корр. РАН, профессора кафедры иммунологии МГУ Дмитрия Владимировича Купраша. К тому же у каждой статьи есть свой рецензент, более детально вникающий во все нюансы.
Рецензентом этой статьи стала Наталья Валентиновна Зрячева, экс-вице-президент Межрегиональной общественной организации инвалидов «Московское общество рассеянного склероза (РС)». Эта — первая — часть статьи расскажет об истории пациентского движения и о самых ярких пациентских организациях мира. Во второй части речь пойдет конкретно про пациентские организации в области аутоиммунных заболеваний, а также будет освящена российская ситуация.
Партнеры проекта — Михаил Батин и Алексей Маракулин (Open Longevity / «Объединенные Консультанты Финправо»).
Смена парадигмы
На протяжении почти всей истории существования медицины ее неотъемлемой частью был патернализм врача и ученого по отношению к пациенту: врач исполнял роль благоразумного и опытного отца, лучше знающего, что нужно его несмышленому ребенку. Патернализм в этом смысле (от лат. paternus — отцовский) — это система отношений, в которой медик сам принимает все решения по лечению больного исходя из своих благих намерений относительно него и не учитывает мнение и предпочтения пациента. Если говорить проще, врач или медицинская организация, находясь в авторитетной позиции, обладали полномочиями сделать с пациентом все, что они считали нужным. Долгое время и для многих болезней эта стратегия была успешной, поскольку в идеале системы здравоохранения создаются для того, чтобы улучшить жизнь своих граждан, а медицинские профессионалы действительно обладают авторитетом, огромным грузом знаний и подготовкой для того, чтобы действовать в интересах своих пациентов [1].
Однако многое кардинально изменилось в 20 веке. Произошел сдвиг парадигмы от патерналистского взгляда на больного к наделению его самого правом голоса [2]. Конечно, и сейчас ведутся споры, насколько можно давать пациентам «свободу» и доступ к медицинской информации [3], — например, относительно генетических тестов для развлечения, который предоставляет компания 23andme. Но в любом случае, традиционный патернализм уже давно считается делом прошлого.
Многие факторы повлияли на эти изменения. Движения за социальное равенство и свободы, появление принципа автономии как одного из основных прав человека, развитие этики и биоэтики, демедикализация нетрадиционной сексуальной ориентации (Американская психиатрическая ассоциация исключила гомосексуальность из списка психических заболеваний только в 1973 году!), и, напротив, медикализация других состояний, например, неврологических и психических болезней — раньше их развитие могли считать личной виной пациента и не объясняли с точки зрения биологии, как для других болезней. Нельзя отбрасывать и тот факт, что было открыто такое количество фундаментальных знаний, которые объять одному индивидууму полностью просто невозможно.
То, что традиционно входило в зону компетенции только врачей и ученых, стало достоянием и обычных смертных. Теперь пациент и потребитель медицинских услуг — сам участник процесса своего лечения и может требовать от врача или здравоохранительной системы соблюдения своего права на выбор. Его мнение может быть услышано и принято во внимание при составлении клинических руководств [4], продвижении медицинских препаратов или распределении ресурсов здравоохранения.
Более того, случилась беспрецедентная вещь: пациенты стали объединяться вместе, чтобы поддерживать друг друга и бороться за свои права. Так появились пациентские организации (рис. 1).
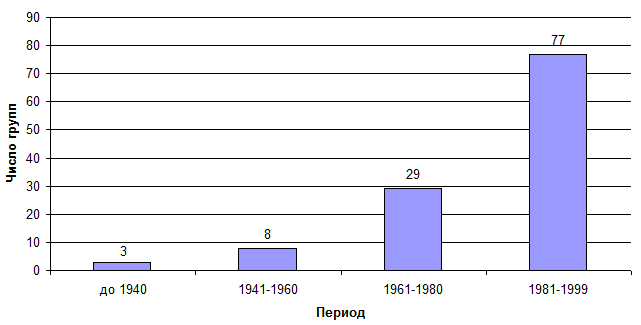
Рисунок 1. Динамика роста количества групп, связанных с проблемами здоровья, в Великобритании.
по данным из [9]
Пациентские организации — что это?
Согласно европейскому агентству по контролю за лекарственными средствами (European Medicines Agency, EMA), пациентская организация — это некоммерческая организация, ориентированная на пациента, где в руководящих органах большинство членов — пациенты и/или лица, ухаживающие за ними, если пациенты не могут представлять себя сами. Она может быть представлена в виде зонтичной организации либо организации, строго специализирующейся на определенном остром или хроническом заболевании [5].
Иными словами, это общественная организация из больных и их родственников, созданная для поддержки, продвижения интересов и просвещения людей с определенной болезнью или группой болезней [6]. Например, в случае аутоиммунных болезней в эту категорию впишутся как группы по аутоиммунным болезням в целом, так и по конкретным расстройствам иммунитета — например, по системной красной волчанке [7] или по рассеянному склерозу [8].
Сами по себе пациентские организации крайне разнообразны. Они формируются под воздействием разных факторов, в разных культурных традициях и имеют разные внутреннюю структуру и количество членов. Однако есть и то, что все их объединяет: общая растерянность людей перед лицом болезни, с которой пациентские группы и помогают справиться.
В подобных группах пациенты и их родственники получают поддержку: возможность поделиться своими проблемами, своей болью с людьми, которые разделяют их чувства. «Просто найти кого-нибудь, кто понимает меня и не думает, что я сошла с ума, — это было невероятно полезно», — так описывает свои чувства основательница одной из групп по артритным заболеваниям в Великобритании. Изоляция, гнев и непонимание («Почему я?»), вызванные болезнью, исчезают, и вместо них появляется позитивное чувство коллективной идентичности [9].
«...проще что-то ему /пациенту/ сказать, объяснить именно нам /людям из нашей организации/, потому, что мы с ним, что называется, „одной крови“. И еще очень важно, что люди, оказываясь у нас, сразу попадают в атмосферу доброжелательности и оптимизма. У нас никому не придет в голову кого-то жалеть: здесь всегда весело, много талантливых людей, которым многие здоровые позавидуют! Мы женимся, выходим замуж, рожаем детей, в общем, живем активной, насыщенной жизнью», — рассказывает Наталья Зрячева, бывший вице-президент Межрегиональной общественной организации инвалидов «Московское общество рассеянного склероза» в России.
Центральное место в таких пациентских группах отводится именно индивидуальному опыту, нарративу, проговариванию личных переживаний и ощущений. Личный опыт болезни каждого становится важным для других, он помогает пациенту вновь обрести себя и вписать в свою личность изменения, вызванные болезнью. Именно поэтому чаще всего пациентские организации создают люди и для людей с хроническими и/или редкими болезнями. В такой ситуации вся жизнь человека переворачивается навсегда, и многим зачастую трудно смириться с этим и принять «нового» себя [10]. Тех же, кто отчаялся в ожидании того, появится ли лекарство от их недуга, пациентские группы могут вдохновить на продолжение лечения, несмотря на неизлечимость на данный момент.
Кроме того, в пациентских организациях формируются общая лексика, новые менее травматичные выражения и общее восприятие жизненных ситуаций. Больные их используют в своих нарративах и задают более оптимистическое восприятие заболевания в группе в целом. Например, устойчивым синонимом к фразе «страдающий от болезни» может стать «живущий с болезнью», а место чисто медицинского понятия «хроническая болезнь» занимает «долгосрочное состояние» [9].
Однако этим функции пациентских групп не ограничиваются. Они часто бывают зарегистрированы как благотворительные организации. Это позволяет им искать финансирование и проводить краудфандинг для поддержки своих членов и проведения различных мероприятий.
Группы также занимаются просвещением своих членов и повышают информированность и осведомленность общества о данной болезни. В случае редких и хронических недугов пациенты сами нередко становятся экспертами в своей области и знают об особенностях болезни не хуже (а в отдельных случаях — и лучше!) врачей. На интернет-сайтах и в брошюрах, выпущенных крупными организациями, в идеале всегда содержится изложенная доступным языком основная клиническая информация о болезни и ее терапии. Это помогает людям с только что поставленным диагнозом и их семье разобраться с предстоящим лечением.
Влияние пациентских объединений на общественное мнение тоже нельзя недооценивать. Именно рассказы о болезни и привлечение внимания к нуждам больных в средствах массовой информации и становятся приоритетом таких групп. Часто через отдельные истории болезни, рассказанные самими больными, удается передать то, что не способны раскрыть в полной мере клинические сводки или статистика. Кроме того, это позволяет привлекать новых членов в существующие группы и запускать формирование новых [9].
Наконец, пациентские организации занимаются еще и политической активностью. Сочетание специализированной научно-клинической информации и личного опыта переживания болезни позволяет взглянуть на рекомендации и реформы здравоохранения по-другому, не «сверху» — со стороны медицинского персонала или чиновников, а «снизу» — со стороны самих пациентов. Считается, что объединения пациентов можно считать новым видом групп давления с социологической точки зрения. У них есть уникальная возможность заявить о нуждах больных от первого лица и пролоббировать свои интересы на локальном, национальном и мировом уровнях. Кроме того, что немаловажно, они могут влиять на распределение ресурсов в здравоохранении страны и на финансирование определенных областей научных исследований [6]. Включение наравне с новыми клиническими данными мнений представителей пациентских организаций в обсуждение новых рекомендаций и новых медицинских инициатив помогает улучшить их конечный результат [4].
Сейчас хорошим тоном в развитых странах считается вводить в состав правительственных комитетов и советов по этической экспертизе не только представителей объединений пациентов и благотворительных организаций, но и юристов и специалистов по защите прав человека, социологов и даже философов [13]. Так, в сферу здравоохранения оказываются вовлеченными люди из совершенно разных частей общества (рис. 2)
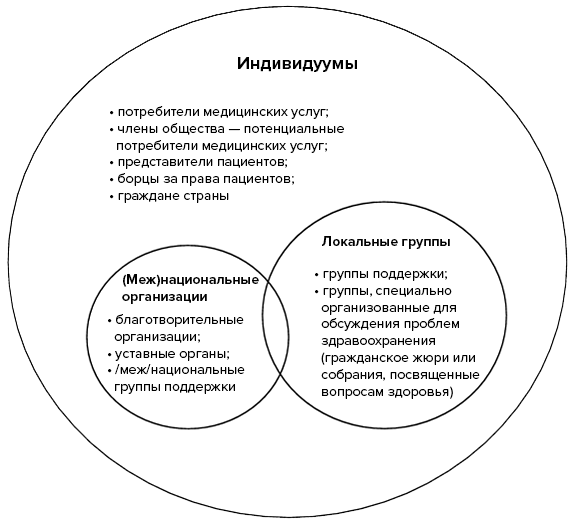
Рисунок 2. Взаимоотношения различных групп и отдельных потребителей в сфере здравоохранения. Статус у всех групп одинаков, и размер кружков отражает лишь разницу в количестве. Также любая из трех групп может создавать партнерские отношения с медицинскими работниками или профессиональными организациями.
[2], рисунок адаптирован
История пациентских организаций
Многие общественные движения, связанные с общим здоровьем и отдельными болезнями, появились в 1960–1970-х годах и хорошо описаны в литературе. Это группы по вопросам материнства, выросшие из феминистского движения, группы по психическому здоровью, группы людей с ограниченными возможностями [9]. Пожалуй, самым ярким примером стало движение больных ВИЧ/СПИДом в США в 1980-х годах [14], которое, вероятно, повлияло на всю структуру одобрения и выпуска лекарств на рынок. Кратко о событиях можно прочитать в хронологической сводке на сайте FDA, а подробный отчет и анализ событий дан в классическом труде Стивена Эпштейна [15]. Всем киноманам рекомендуется к просмотру фильм «Далласский клуб покупателей» (рис. 3).

Рисунок 3. Кадр из фильма «Далласский клуб покупателей», основанного на реальных событиях (2013 год, режиссер Жан-Марк Валле). У родео-ковбоя и электрика Рона Вудруфа, реальной исторической фигуры, в середине 1980-х выявляют заражение ВИЧ и ставят диагноз СПИД. После этого он самостоятельно начинает заниматься поиском и распространением лекарств для лечения ВИЧ среди других нуждающихся. В фильме Вудруфа сыграл Мэтью МакКонахи, получивший премию Американской киноакадемии за лучшую мужскую роль.
Эпидемия ВИЧ в начале 1980-х достигла невероятных масштабов, врачи и ученые долго не могли ничего предложить заболевшим — не было лекарств. Большинство носителей были довольно молоды, хорошо образованы — и без доступа к препаратам у них не оставалось никакой надежды на жизнь.
Помимо биологической смерти заражение ВИЧ означало также и смерть «социальную». Предрассудки против людей с нетрадиционной ориентацией были крайне сильны, и многие в обществе ставили знак «равно» между зараженными вирусом и геями. Кроме того, боязнь заразиться от пациента была очень сильна, ведь о вирусе знали тогда немного [16] (не то, что сейчас: «СПИД: как ВИЧ разрушает нашу иммунную систему» [17], «Вирусы и человек. Противостояние длиной в тысячелетия» [18]).
Формально началом движения больных СПИДом считают конференцию 1983 года в Денвере (штат Колорадо). На ней был создан манифест «The Denver Principles», в котором призывалось не называть носителей ВИЧ «жертвами» или «пациентами», а только «людьми со СПИДом» — максимально нейтрально и уважительно, с минимумом медицинских терминов и без оценочных эмоциональных суждений. Кроме того, они призывали бороться с любой дискриминацией и уважать права больных на конфиденциальность, на настолько же богатую эмоционально и сексуально жизнь, как и у всех других, на медицинские и социальные услуги, на получение информации по лечению и на возможность отказаться от него. Заключительным принципом озвучивали право «Умереть — и ЖИТЬ — достойно». В итоге, манифест из Денвера привел к созданию Национальной ассоциации людей со СПИДом (National Association of People With AIDS — NAPWA) в США, а позже — и к появлению подобных организаций в других странах.
В 1985 году исследовали воздействия AZT (зидовудин) in vitro. При полном отсутствии лекарств активисты из пациентского движения настаивали на немедленном доступе к экспериментальным препаратам, которые показывают хоть какие-то успехи в лаборатории. Они категорически отказывались ждать результатов обычного режима тестирования лекарств в фазах I–III клинических испытаний — многие бы просто не дожили до их окончания.
В 1987 году в Нью-Йорке была сформирована коалиция AIDS Coalition to Unleash Power (ACT UP) [16]. Привлечь общественное внимание к проблемам разработки и доступа к препаратам удалось крупной акцией протеста в 1988 году, обращенной непосредственно к FDA (рис. 4).

Рисунок 4. Протесты против FDA в октябре 1988 года в Роквилле, Мэриленд.
сайт www.gettyimages.com
Последствиями акций и угроз стало то, что FDA ускорил процесс вывода на рынок препаратов против СПИДа. После список препаратов был расширен и лекарствами для терапии других опасных или тяжелых изнурительных заболеваний. В 1990-х годах в США время анализа FDA значительно сократилось и для остальных групп лекарств — многие эксперты считают это долгоиграющим последствием выступлений пациентов с ВИЧ.
В связи с этими изменениями даже разработали Disease-politics theory, согласно которой активность пациентов направляет и объясняет принятие решений относительно лечения болезней на глобальном уровне. Эту теорию в основном связывают с именами Карпентера (Carpenter) и Даемриха (Daemmrich), которые оба разрабатывали ее, но в несколько разной форме [19], [20].
Можно ли действительно применить эту новую социологическую теорию о влиянии пациентов на фармацевтический рынок ко всему миру? Либо история с пациентским движением и реакцией FDA — чисто американский феномен, и похожие методы регуляции «снизу» не сработали бы эффективно в других странах? Ответов на эти вопросы нет.
Пациентские организации в России: «Спасение утопающих — дело рук самих утопающих»
В России первые пациентские общества появились в 1980-х годах, и, следовательно, истории российского пациентского активизма около 30 лет. Главной их задачей стала борьба за свои права и, главное, за их реализацию не на бумаге, а в жизни, поскольку было очевидно, что необходимо брать инициативу в свои руки и что «спасение утопающих — дело рук самих утопающих». Сейчас же, как рассказала «Биомолекуле» Наталья Зрячева, наблюдается всплеск высокой социальной активности: «Многие некоммерческие общественные организации входят в состав общественных советов при органах исполнительной власти и не боятся открыто заявить свою гражданскую позицию».
Пациентская организация может быть зарегистрирована в РФ как общественная организация или как общественная организация инвалидов. Эти два вида организаций отличаются по налоговому обложению и по требованиям к составу членов. Удивительно, что при наличии в русском языке нейтральной формулировки «люди с ограниченными возможностями» — аналога английского «people with disabilities», — официальные органы широко употребляют слово «инвалид», несущее крайне негативные коннотации!
Обсуждение в различных группах в основном ведется по поводу доступа к препаратам и лекарственному обеспечению пациентов. Благодаря некой форме сотрудничества Росздравнадзора РФ с организациями потребителей льготных лекарств, жалобы и предложения пациентов по конкретным поводам могут быть донесены до властей. Однако пациентские организации не участвуют напрямую в процессах принятия государственных решений по вопросам лекарственного обеспечения [6].
С 2009 года существует Всероссийский союз общественных объединений пациентов, или коротко, Всероссийский союз пациентов, чей устав можно почитать на сайте организации. С 2010 года он проводит конгрессы по улучшению сотрудничества пациентских организаций и государства. Кроме донесения мнения пациентов до органов власти, он также способствует сотрудничеству со СМИ и профессиональным сообществом (см. видео 2 об их работе ниже).
Видео 2. Представление Всероссийского конгресса пациентов в 2016 году.
Один из важнейших документов, определяющих пациентскую активность с точки зрения закона, — это декларация о правах пациентов в России, принятая на Первом всероссийском конгрессе пациентов 28 мая 2010 года в Москве. Ее вторая часть посвящена правам российских граждан на активность. Так, пациент имеет право на деятельность в интересах общества, право на деятельность для представления интересов пациентов, право на участие в формировании политики в области охраны здоровья.
Однако перечисленные выше права пациентов еще надо осуществить на практике. Что же идет не так? По мнению эксперта Юлии Крашенниковой, пациентская активность сейчас «в зачаточном состоянии» [6]. На это пожаловалась и Наталья Зрячева в разговоре с «Биомолекулой»: «Активность пациентов, к сожалению, низкая. Это проявляется не только в отстаивании своих прав, но и просто в желании следить за своим здоровьем, поддерживать себя в хорошей физической форме. Большинство пациентов зациклено только на лечении, получении лекарств, но даже это они зачастую считают не своей задачей, а задачей организации. От больных можно услышать: „А зачем тогда ваша организация? Это вы должны отстаивать наши права!“».
Cами пациенты мало информированы о своих правах и даже при наличии нужных знаний пассивны в их защите. «Повышение активности пациентов по отношению к отстаиванию своих прав — эта одна из поставленных перед нами целей, достижением которой мы постоянно занимаемся, — продолжает рассказывать Наталья Зрячева о ситуации в „Московском обществе больных рассеянным склерозом“. — Мы предоставляем информацию о правах наших пациентов на специально проводимых школах, в раздаточных материалах и рассылках. Однако очень сложно научить и призвать пациента применить полученные знания самостоятельно. Например, большинство людей решает, что при возникновении проблемы проще позвонить в общественную организацию и попросить ее работников разобраться с возникшими трудностями».
Кроме того, неэффективна и существующая система защиты прав пациентов в России: «Улучшить положение дел за счет реформирования системы здравоохранения, усиления отдельных государственных инструментов можно только в случае, если голос самого пациента будет услышан» [21].
Множество факторов оказали влияние на нынешнюю ситуацию. Полной информации о реальном положении дел у государства нет. Нормативно-правовая база, поддерживающая права пациента и его активность, недоработана. Новые законы вводятся непродуманно и хаотически. Органы государственной власти, которые должны следить за соблюдением прав пациента, разобщены. Практически нет развитых структур, которые могут играть роль общественных регуляторов качества медицинской помощи.
Действия и мнения существующих пациентских организаций часто не согласованы, что мешает лоббировать интересы больных. Более того, возникает и вопрос получения финансовой помощи. Часто из-за разобщенности и разнородности организации, посвятившие себя одним и тем же болезням, даже вынуждены конкурировать за ресурсы вместо того, чтобы выступить вместе в защиту своих членов. «Хотелось бы, чтобы государство выделяло средства на развитие хорошо зарекомендовавших себя организаций, ориентированных на социальные проекты и улучшающих качество жизни людей с неизлечимыми заболеваниями», — добавляет Наталья Зрячева.
Вдобавок, фармацевтические компании, которые могли бы помогать пациентам материально через пациентские организации, не соблюдают этические нормы и в первую очередь «толкают» свои препараты, причем в России нет механизмов контроля за подобной маркетинговой практикой [6]. Об этой проблеме пойдет речь ниже.
Обращение в суд за защитой своих прав оказывается самой крайней мерой. Медицинские эксперты также некомпетентны в вопросах прав пациента и зачастую их нарушают просто по незнанию. Наконец, СМИ чаще играют негативную роль, разжигая недоверие к врачам, и не способствуют «конструктивной общественной дискуссии по проблемам в этой области» [21].
Серый кардинал пациентских организаций
Казалось бы, пациентские группы всегда работают на благо общества, поскольку отстаивают права обычных граждан перед лицом государства, а каждый гражданин — потенциальный или действующий пациент. Однако, как и у любой действующей организации, у них есть свои «темные стороны».
В зависимости от страны до трех из пяти пациентских групп спонсируются фармкомпаниями. Как показало исследование в США по случайной выборке подобных групп с ежегодными доходами более 100 тыс. долларов, 4 из 5 организаций финансово поддерживаются фармпромышленностью и только 0,8% организаций отказываются от этого [6].
Казалось бы, что в этом плохого? Фармацевтические компании помогают обществу, выделяя средства из своего бюджета. Однако такая поддержка часто не безвозмездна: пациентские организации могут стать «рычагом», посредством которого фармкомпания управляет мнением общественности, продвигает свои интересы в органах власти и рекламирует свои продукты. Это может коснуться даже научной работы — казалось бы, нейтральной области знаний, держащейся на фактах. Так, научные исследования, получившие поддержку от фармкомпании, чаще позитивно освещают препарат спонсирующей стороны, по сравнению с исследованиями, финансируемыми из других источников [22].
Фармацевтические компании могут сотрудничать с врачами и группами пациентов для разжигания паники в СМИ даже по незначительным поводам, чтобы повысить продажи своих лекарств [23], одновременно рассказывая о новых «магических» препаратах (рис. 6). Под прикрытием пациентских организаций, которые требуют рассмотрения нового лекарства без раскрытия источников финансирования, «серые кардиналы» могут даже проталкивать одобрение новых лекарств в соответствующих учреждениях [6]!

Рисунок 6. Эффективное лекарство или эффективный маркетинг? Доверяй, но проверяй.
сайт www.hightowerlowdown.org, рисунок адаптирован
Надеяться только на разумность органов здравоохранения нельзя. Уже были прецеденты, когда FDA одобряло не самые безопасные лекарства и в итоге тем самым ущемляло права пациентов. Однажды был одобрен маркетинг нестероидных противовоспалительных препаратов в противоречии со стандартами тестов на канцерогенность того времени. Пациенты, например, с ревматоидным артритом и остеоартритом применяют такие лекарства хронически. Если бы со временем выяснилось, что употребление новых препаратов действительно сопряжено с угрозой развития онкологий, то вся тяжесть вины за это легла бы на FDA [24].
Поэтому единственное решение данной проблемы в условиях неотказа от денег фармкомпаний — это максимальная честность всех членов организации, максимальная прозрачность всех методов спонсирования, публикация отчетов о тратах и присутствие независимых экспертов. Иначе вес голоса пациентов на политической арене развитых стран может стать менее значимым [25].
Заключение
В последние десятилетия развитые страны попрощались с патернализмом старой модели взаимодействия врача/государства и больного. Роль пациентов и общественности в управлении здравоохранением и разработке клинических руководств сейчас возросла во многих странах. Это, безусловно, позитивный сдвиг для пациентов с хроническими, в частности, аутоиммунными, заболеваниями. Однако останавливаться на достигнутых результатах еще рано. В первую очередь необходимо расширять сотрудничество медицинских работников, ученых, представителей пациентских организаций с органами власти, чтобы каждый имел право быть услышанным. Необходимо соблюдение этических норм внутри самих групп, а скрытое финансирование от заинтересованных сторон должно пресекаться. Кроме того, таким странам, как Россия, необходимо внести множество изменений в нормативно-правовую базу в области обеспечения и защиты прав пациентов и создать условия для развития сильных пациентских групп в государстве [21].
Во второй части статьи мы рассмотрим пациентские организации и активизм, непосредственно связанные с аутоиммунными болезнями.
Литература
- Beauchamp T.L. Standing on principles: collected essays. NY: Oxford University Press, 2010. — 291 p.;
- Jonathan Boote, Rosemary Telford, Cindy Cooper. (2002). Consumer involvement in health research: a review and research agenda. Health Policy. 61, 213-236;
- Генетическое тестирование и патернализм в медицине;
- Ahmed Rashid, Victoria Thomas, Toni Shaw, Gillian Leng. (2017). Patient and Public Involvement in the Development of Healthcare Guidance: An Overview of Current Methods and Future Challenges. Patient. 10, 277-282;
- Criteria to be fulfilled by patients’ and consumers’ organisations involved in European Medicines Agency (EMA) activities. (2014). European Medicines Agency;
- Крашенинникова Ю.А. (2010). Роль НКО в управлении системой здравоохранения и перспективы развития пациентского движения в России. Журнал исследований социальной политики. 4, 519–534;
- Системная красная волчанка: болезнь с тысячью лиц;
- Рассеянный склероз: иммунная система против мозга;
- Judith Allsop, Kathryn Jones, Rob Baggott. (2004). Health consumer groups in the UK: a new social movement?. Sociol Health & Illness. 26, 737-756;
- Michael P. Kelly, David Field. (1996). Medical sociology, chronic illness and the body.. Sociol Health & Illness. 18, 241-257;
- P. Corcia, P. Couratier, H. Blasco, C.R. Andres, S. Beltran, et. al.. (2017). Genetics of amyotrophic lateral sclerosis. Revue Neurologique. 173, 254-262;
- Kevin P Kenna, Perry T C van Doormaal, Annelot M Dekker, Nicola Ticozzi, Brendan J Kenna, et. al.. (2016). NEK1 variants confer susceptibility to amyotrophic lateral sclerosis. Nat Genet. 48, 1037-1042;
- Duncan Wilson. (2011). Creating the ‘ethics industry’: Mary Warnock, in vitro fertilization and the history of bioethics in Britain. BioSocieties. 6, 121-141;
- Связанные одной лентой;
- Epstein S. Impure science: AIDS, activism, and the politics of knowledge. Berkeley: University of California Press, 1996. — 480 p.;
- Joe Wright. (2013). Only Your Calamity: The Beginnings of Activism by and for People With AIDS. Am J Public Health. 103, 1788-1798;
- СПИД: как ВИЧ разрушает нашу иммунную систему;
- Вирусы и человек. Противостояние длиной в тысячелетия;
- D. P. Carpenter. (2004). The Political Economy Of FDA Drug Review: Processing, Politics, And Lessons For Policy. Health Affairs. 23, 52-63;
- Daemmrich A.A. Pharmacopolitics: drug regulation in the United States and Germany. Univ of North Carolina Press, 2004. — 203 p.;
- Колонуто А.Е., Крашенинникова Ю.А., Кузнецов Е.Б., Митина Д.А. Система защиты прав пациентов в Российской Федерации: проблемы и перспективы улучшения. Аналитический доклад. М.: Фонд содействия развитию науки, образования и медицины, 2009. — 44 с.;
- Lexchin J., Bero L.A., Djulbegovic B., Clark O. (2003). Pharmaceutical industry sponsorship and research outcome and quality: systematic review. BMJ. 326, 1167–1170;
- Moynihan R., Heath I., Henry D. (2002). Selling sickness: the pharmaceutical industry and disease mongering. BMJ. 324, 886–891;
- John Abraham. (1998). Regulating the cancer-inducing potential of non-steroidal anti-inflammatory drugs: Some lessons from the 1970s and 1980s. Social Science & Medicine. 46, 39-51;
- Jones K. (2008). In whose interest? Relationships between health consumer groups and the pharmaceutical industry in the UK. Sociol. Health Illn. 30, 929–943.